Министерство образования Республики Беларусь
Отдел по образованию, спорту и туризму Жодинского горисполкома
Государственное учреждение образования
«Средняя школа № 1 имени П.И. Куприянова г. Жодино»

Министерство образования Республики Беларусь
Отдел по образованию, спорту и туризму Жодинского горисполкома
Государственное учреждение образования
«Средняя школа № 1 имени П.И. Куприянова г. Жодино»

В школе была организована товарищеская встреча по волейболу между командами старшеклассников "Ракета" и "Знамя труда" на призы ГУ "Молодежный центр г. Жодино" в рамках совместной декады здоровья и спорта






1 декабря в нашей школе прошли мероприятия посвященные Всемирному дню борьбы со СПИДом.В классах прошли беседы, информационные и классные часы: «Мы выбираем жизнь», «СПИД не выбирает – выбираешь ТЫ!», «Скажи «НЕТ!» вредным привычкам» и др. Обучающиеся оформили информационный стенд, транслировались профилактические видеоролики. Цель проведения мероприятий: обобщение и закрепление знаний обучающихся о происхождении вируса иммунодефицита человека, о способах его передачи, течении болезни, способах защиты; выработка активной жизненной позиции, формирования убеждения в необходимости соблюдения здорового образа жизни с целью профилактики ВИЧ-инфекции; формирование представления о реальных масштабах распространения ВИЧ в нашей стране и за рубежом.






Республиканская информационно-образовательная акция по профилактике табакокурения как фактора риска развития онкологических заболеваний проходит в нашей стране с 13 по 19 ноября.
✅Целью проведения акции является повышение уровня информированности населения в отношении пагубных последствий для здоровья потребления табака и воздействия табачного дыма, формирование у гражданского общества поддержки мер, направленных на борьбу с потреблением табака в соответствии с положениями Рамочной конвенции ВОЗ по борьбе против табака.
‼️Дополнительные материалы ЗДЕСЬ
☝️Присоединяйтесь!


Врач-гигиенист Центра гигиены и эпидемиологии г. Жодино Маргарита Алексеевна Ковальчук провела тематическую беседу «Женское репродуктивное здоровье» с девочками 6-7 классов и ответила на все интересующие их вопросы.



12 октября - Всемирный день борьбы с артритом
Пресс-релиз
За пятилетний период наблюдений (2018 – 2022 гг.) по г.Жодино обращает на себя внимание выраженная тенденция к росту первичной заболеваемости взрослого населения болезнями костно-мышечной системы и соединительной ткани (темп прироста +5,8). Среди детского населения наметилась выраженная тенденция к росту показателя первичной заболеваемости заболеваний костно-мышечной системы (Тпр. +17,6).
В 2022 г. по г.Жодино в структуре общей заболеваемости взрослого населениянаибольший удельный вес занимали: болезни органов дыхания - 20,9%, болезни системы кровообращения – 17,7%;болезни костно-мышечной системы – 9,9% (3 место), болезни мочеполовой системы – 9,0%; болезни глаза – 6,2%; инфекционные и паразитарные заболевания – 5,5%;болезни органов пищеварения – 5,3%; новообразования – 5,6%.
Структура болезней костно-мышечной системы представлена более чем 100 болезнями, среди них наибольший вклад в показатели заболеваемости, временной нетрудоспособности вносят остеоартроз, остеопороз, ревматоидный артрит, подагра, спондилоартриты.
Ревматические заболевания (РЗ) – большая группа различных по происхождению воспалительных и дегенеративно-метаболических болезней, поражающих все структуры соединительной ткани человека (суставы, хрящи, кости, околосуставные ткани), а также сосуды, внутренние органы, нередко – кожные покровы и слизистые оболочки, и носящих, как правило, системный, реже – локальный характер.
Исследования ревматологов, выполненные в течение последнего десятилетия, вскрыли еще одну особенность РЗ – близость многих патогенетических механизмов развития ревматического воспаления к процессам атеросклероза (атеротромбоза). Поэтому воспалительные РЗ рассматриваются как факторы риска развития ранних атеросклеротических изменений стенки артерий, следствием которых нередко являются смертельные кардиоваскулярные изменения (инфаркт миокарда, инсульт, тромбозы других крупных сосудов).
Артрит – это воспаление суставов. Существует два вида артритов: воспалительные и дегенеративные. При воспалительных артритах воспаляется внутренняя оболочка сустава, возникающая из-за попадания в сустав инфекции. Такой артрит носит название – инфекционный артрит. Воспалительные артриты также включают также ревматоидный артрит, подагру. Воспаление соединительной ткани сустава является дегенеративным артритом. Много разновидностей артрита, они очень опасны для здоровья человека, так как ведут к окостенению конечностей, а в дальнейшем – к инвалидности человека.
Большинство людей живет по поговорке: «Пока гром не грянул…». Предупреждением артрита занимаются немногие люди, лишь те, которые убедились, насколько это заболевание опасно для здоровья. Однако профилактика артрита необходима каждому человеку. Этому заболеванию подвержены, в первую очередь, люди, вынужденные долгое время находиться на ногах из-за специфики своей работы, те, кто занимался профессионально спортом, кто часто болел ангиной, кто перенес различные инфекционные заболевания, к примеру, заболевания мочеполовой системы.
О профилактике артрита очень важно еще подумать и потому, что эта болезнь до настоящего времени считается неизлечимой, несмотря на богатый опыт традиционной и народной медицины в устранении болей в суставах, в приостановлении болезни. Профилактика данного заболевания начинается с отказа от курения и злоупотребления кофе. В своем рационе необходимо резко сократить употребление красного мяса и увеличить прием фруктов и овощей, таких как черная смородина, черника, помидоры, петрушка, яблоки.
Народные средства лечения артрита рекомендуют для профилактики и лечения этого заболевания использовать жир и печень трески. Диетологи рекомендуют прекрасное профилактическое средство артрита – ежедневно съедать по одному апельсину. Также в профилактических целях рекомендуется русская парная с березовым веником и березовый сок. По возможности необходимо избегать чрезмерных физических нагрузок и травм.
Следует ежегодно проходить диспансерный осмотр, и обращаться к врачу-ревматологу при первых же признаках заболевания.
На лечение артрита потребуется длительное время, комплексный подход и много физических и душевных сил.
Еще одним из заболеваний костно-мышечной системы, приводящего к снижению качества жизни (чаще женщин) является, остеопороз.Недооценк
Остеопороз - это прогрессирующее разрушение костной ткани, потеря кальция в костях, заболевание, которое можно предупредить и о котором должна знать каждая женщина. Признак остеопороза - снижение прочности костей, которое появляется у многих женщин с наступлением менопаузы. Кости становятся более тонкими и хрупкими, что приводит к тому, что травма, которая в молодости закончилась бы ушибом, теперь приводит к трещине или перелому. Профилактика остеопороза позволит избежать подобного изменения костей.
Профилактика остеопороза предполагает комплекс несложных действий по предотвращению потери кальция в костях, и этот комплекс должен изменяться в зависимости от здоровья, возраста и образа жизни человека.
Помните, если, если появилась сильная утомляемость, судороги в ногах, избыточный зубной налет, пародонтоз, боли в костях или пояснице, хрупкость и расслоение ногтей, раннее поседение, учащенное сердцебиение, а также такие серьезные признаки, как переломы костей и искривление позвоночника необходимо обратиться к врачу-специалисту.
ГЦГЭ, 2023г.
свернуть
Здоровье – бесценное достояние каждого человека. Крепкое здоровье помогает нам реализовать наши планы, успешно решать основные жизненные задачи, выбирать будущую профессию, достигать задуманных целей, преодолевать трудности. Здоровье, разумно сохраняемое, поддерживаемое и укрепляемое самим человеком, обеспечивает ему долгую полноценную активную жизнь.
В гостях у учащихся 9 класса побывала Ковальчук Маргарита Алексеевна, врач гигиенист государственного учреждения «Жодинский городской центр гигиены и эпидемиологии».


Сердечный приступ
Ежегодно около 30000 белорусов переносят сердечный приступ. Часть из них, которые не обращаются к врачу, умирают. Благодаря современному развитию медицины, большинство сердечных приступов может быть вылечено при немедленном обращении за медицинской помощью.
Данная справочная информация описывает симптомы и признаки сердечного приступа, в случае если вы или кто-то находятся в группе риска. Также она поможет подготовиться к подобному эпизоду заранее, вкратце будут описаны методы профилактики.
Симптомы

Большинство людей испытывают сильные давящие боли в левой половине грудной клетке или за грудиной. Боль может распространиться в область рук, шеи, спины и челюсти, продолжительностью: от 30 минут до нескольких часов. Важно отметить, что отдых или изменение положение тела не приносят облегчение. Некоторые при сердечном приступе чувствуют изжогу, боли в животе, может быть рвота, все это может сопровождаться потоотделением, головокружением или одышкой. У лиц с сахарным диабетом и лиц старше 75 лет загрудинных болей может не быть.
Причины
Самой частой причиной заболеваний сердца является атеросклероз - заболевание при котором на стенках сосудов возникают бляшки, препятствующие току крови. Со временем, в результате роста бляшек, артерии сердца могут существенно сузиться либо закупориться. При сердечном приступе происходит значительное нарушение либо полное прекращение кровообращения сердечной мышцы.
Частично сниженный кровоток в мышце сердца вызывает кратковременные боли в области сердца или за грудиной. Такие боли бывают при стенокардии – особой форме ишемической болезни сердца, которые в отличии от сердечного приступа проходят до 20 минут в покое или после приема специальных препаратов (нитроглицерин).
Стенокардитические боли в сравнении с сердечным приступом
Признаки сердечного приступа схожи с признаками стенокардии, но имеют три различия:
Если вы чувствуете боль в груди при физической нагрузке, и боль проходит в покое или после принятия таблетки нитроглицерина, у вас с большой вероятностью имеется стенокардия. Нужно как можно скорее проконсультироваться с врачом.
Если вы принимаете препараты от стенокардии и ни отдых, ни прием лекарств не облегчают боль, болевой приступ более 30 минут, скорее всего, у вас сердечный приступ, и вы должны немедленно связаться со скорой помощью.
Лечение
При стенокардии сердце не получает достаточно кислорода из-за сниженного кровотока в сердечных артериях.
При сердечном приступе кровоток отсутствует или резко снижен, клетки мышцы сердца не могут нормально работать и начинают погибать. Уже через 3-4 часа поражение сердца уже очень обширно.
Если медикаментозное лечение получено в пределах первого часа после сердечного приступа, то шанс выжить и ограничить степень повреждения сердца максимальный.
При обращении в учреждение здравоохранения ваш врач снимет кардиограмму и подтвердит, имеется ли у вас сердечный приступ. Анализы крови также может показать имеется ли поражение сердца. Лечение обычно начинается до получения результатов крови из лаборатории.
Если сердечный приступ подтверждается, ваш доктор может:
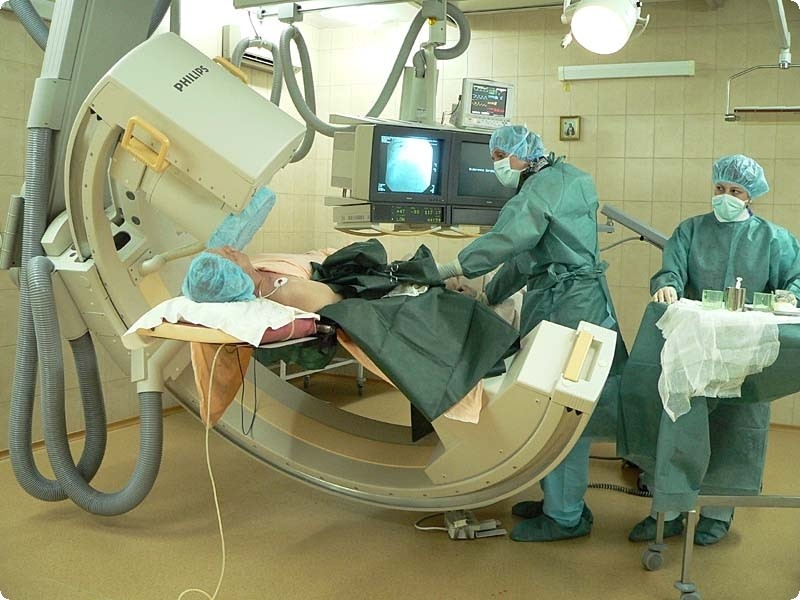
Чтобы оценить степень поражения артерий сердца, в специализированных клиниках может проводиться ангиография сосудов сердца (катетеризация артерий сердца с последующим введением рентгенконтрастного вещества). В зависимости от того, что покажет данная процедура, кардиолог сможет открыть затромбированные или суженные артерии с помощью особых баллонов и металлических сеток - стентов при катетеризации сердца.
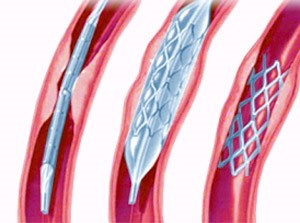
Если кардиолог принимает решение, что невозможно открыть артерию с помощью баллоннов и стентов, может быть рекомендовано проведение операции на сердце, при которой восстанавливается кровоток путем обхода места сужения артерии при помощи шунтов.
Счастливый исход сердечного приступа во многом зависит от своевременного обращения и оказания медицинской помощи. Чем раньше пациент обратился, и ему была оказана специализированная медицинская помощь, тем быстрее сердце восстановится от сердечного приступа.
При ведении здорового образа жизни можно избежать сердечного приступа в будущем.
При возникновении у вас сердечного приступа могут возникнуть сложности при принятии мгновенных решений относительно того, что необходимо делать. Лучше, если у вас будет заранее подготовленный план.
Ваш план по оказанию экстренной помощи:
Если у вас наблюдаются признаки сердечного приступа, вам нужно знать:
№1 - скажите кому-то о своих ощущениях и своих подозрениях о потенциальном сердечном приступе. Если вы одни при появлении признаков сердечного приступа, сейчас же решите, кому позвонить и держите его/ее номер в руках. Это может быть друг или доктор.
№2 – решите, когда вы будете обращаться к врачу за помощью. Если вы уже были у доктора в связи со стенокардией, ваш доктор скажет, когда вам позвонить за помощью. Не ждите более 5 минут и позвоните в скорую помощь. Это особенно верно, если симптомы ярко выражены и отличаются от любой боли, которую вы испытывали при стенокардии в прошлом. Сядьте спокойно, в удобное положение и расстегните одежду. Откройте окно, если комната не вентилируется.
№3 – решите, как вы будете обращаться за помощью:
Всегда лучше позвонить в скорую. В очень редких случаях, некоторые люди, живущие неподалеку от больницы, могут сами добраться до нее намного быстрее.
Бригада скорой помощи, которая приедет к вам, располагает специальными приборами, которые в буквальном смысле могут спасти вам жизнь, если у вас вдруг остановиться сердце.
Если вам уже прописаны какие-нибудь препараты, придерживайтесь инструкций врача. Если после приема нитроглицерина в течении 5 минут боль не прошла, необходимо вызвать скорую помощь. НЕ ждите более 5 минут, если боль очень сильная и отличается от боли при стенокардии. Немедленно звоните в скорую помощь.
№4 – Приготовьтесь рассказать врачу:
Также врачей интересует:
При прибытии в отделение неотложной помощи /больницу, скажите «Кажется, у меня сердечный приступ». Если вы не скажете это, а у докторов будут еще какие-либо экстренные вызовы, то вы можете не получить незамедлительную помощь, и вам не окажут должного внимания. Некоторые боятся или смущаются говорить подобную фразу. Другие отрицают у себя наличие сердечного приступа, убедив себя, что у них несварение желудка или какое-либо заболевание мышцы. Примерно 1/3 пациентов, которые вовремя не вызвали скорую помощь, умирают.

Остановка сердца
Остановка сердца может быть вызвана сердечным приступом. Остановка сердца происходит, когда сердце прекращает поставлять кровь к органам тела.
Через 10 секунд после остановки сердца, человек теряет сознание. Если вы встряхнете человека или что-нибудь ему крикните, реакции не будет.
Как только сердце останавливается, дыхание может также полоностью прекратиться. Если это случилось, считается, что у человека остановка сердца и легких. Без непрямого массажа сердца человек погибнет!
Не все сердечные приступы приводят к остановке сердца. Однако, если это произошло, человек или люди, который (-ые) находи(-я)тся с вами, должны позвонить в скорую, а затем немедленно начать проводить непрямой массаж сердца.
В последние несколько лет, появилось множество специальных приборов, которые могут помочь возобновить нормальную работу сердца при внезапной смерти. Эти приборы известны как автоматические внешние дефибрилляторы. Эти жизнесберегающие приборы можно обнаружить во многих учреждениях и самолетах.
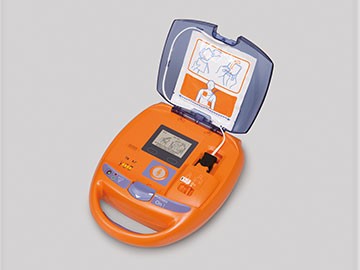
Если автоматический внешний дефибриллятор имеется, его необходимо использовать до проведения непрямого массажа сердца или до звонка в скорую помощь.
Данные приборы легки в обращении. Важно, чтобы вы, ваша семья, друзья научились ими пользоваться. Попросите, чтобы в ближайшей к вам больнице провели с вами обучающий инструктаж о том, как пользоваться дефибриллятором.
Профилактика

Препараты, процедуры и операции не лечат ИБС. Если вы не придерживаетесь здорового образа жизни, атеросклеротическое сужение сосудов со временем станет более выраженным и может привести к развитию сердечного приступа.
Далее приводятся 9 рекомендаций по ведению здорового образа жизни, при котором улучшается состояние вашего сердца:
Если у вас стенокардия или имеются сопутствующие заболевания, проконсультируйтесь с врачом до начала физических нагрузок или снижению веса.
Более того, разумная комбинация препаратов также может снизить риск сердечного приступа:
Вазодилаторы, понижающие АД, расслабляющие и расширяющие кровеносные сосуды
Аспирин, снижающий вероятность образования тромбов
Статины, понижающие «вредный» холестерин, который может встраиваться в артерии
Бета-блокаторы, расслабляющие сердечную мышцу и позволяющие сердцу прокачивать кровь намного легче.
Резюме
Сердечный приступ встречается чаще у лиц с ИБС. Если не лечить больное сердце, сердечный приступ может привести к смертельному исходу. В целях профилактики необходимо полностью изменить свой образ жизни и разиваться у себя здоровые привычки.
Если у вас ИБС, ваши шансы выжить после сердечного приступа заметно возрастают при условии, что у вас имеется план действий. Он включает в себя определение того, к кому обращаться, когда звонить в скорую помощь, как добираться в больницу и что говорить врачам скорой помощи. В настоящее время медицинские технологии позволят вам полностью восстановиться после перенесенного недуга. Однако, выздоровление зависито от того, как скоро вы обратитесь к врачам!
По материалам ГУ «Республиканский научно-практический центр «Кардиология», 2023
свернуть
29 сентября - День профилактики болезней сердца, пресс-релиз
Одной из самых актуальных проблем научной медицины и практического здравоохранения начала XXI века являются болезни системы кровообращения (БСК). Эти болезни занимают ведущее место среди всех причин смерти в большинстве экономически развитых странах мира. В нашей стране болезни системы кровообращения занимают первое место среди причин инвалидности.
Как установлено многочисленными эпидемиологическими исследованиями, сердечно-сосудистые заболевания появляются в результате различных факторов риска, хотя некоторые из основных факторов риска (наследственность, возраст) не поддаются изменению, других факторов можно избежать путем изменения привычек и образа жизни.
По мнению специалистов ВОЗ 1/3 снижения смертности от сердечно-сосудистых заболеваний может быть обеспечена за счет развития лекарственной терапий и клинических вмешательств, в то время как 2/3 снижения смертности обеспечит изменение привычек в образе жизни, среди которых можно назвать правильное питание, контроль за течением гипертонической болезни, физические упражнения и прекращение курения. Специалисты ВОЗ подчеркивают, что как для экономически развитых, так и для развивающихся стран, самый практичный и наименее дорогостоящий путь профилактики — это не медицина, а здоровый образ жизни.
Рост заболеваемости и смертности от БСК в республике обусловлен объективными и субъективными факторами: постарением населения, финансово-экономической ситуацией, негативно сказывающейся на всех сторонах жизни населения, ростом психо-эмоциональных нагрузок, урбанизацией населения, изменением характера питания, условий жизни, труда, наличием у значительной части жителей многих факторов риска развития БСК, в первую очередь широкой распространенностью курения, употребления алкогольных напитков, малоподвижным образом жизни, избыточной массой тела, отсутствием у жителей республики мотивации к заботе о собственном здоровье, соблюдению здорового образа жизни.
С целью эффективной профилактики, снижения заболеваемости, смертности, инвалидности населения от болезней системы кровообращения, повышения качества и доступности медицинской помощи пациентам с БСК в республике разработана Государственной программы «Здоровье народа и демографическая безопасность на 2016-2020 годы».
Государственной программой предусмотрен комплекс профилактических, организационно-методических, образовательных, научных, лечебно-диагностических мероприятий, направленных на профилактику БСК, формирование у населения потребности в соблюдении здорового образа жизни, заботе о собственном здоровье, повышение качества и доступности кардиологической помощи населению, внедрению наиболее перспективных технологий лечения пациентов с нарушениями ритма, острым коронарным синдромом, острым нарушением мозгового кровообращения.
Среди основных причин увеличения смертности в трудоспособном возрасте являются: неадекватное отношение пациентов к своему здоровью, отсутствие мотивации к лечению (58,0% случаев); социальное неблагополучие, в частности, злоупотребление алкоголем (до 50,0%); не своевременное обращение за медицинской помощью (около 14%); наличие сопутствующей патологии, отягощающей прогноз (10%), наиболее часто - сахарного диабета II типа и цирроза печени алиментарно-токсического генеза.
Особо следует отметить отсутствие у населения ответственности за собственное здоровье, мотивации к соблюдению здорового образа жизни, лечению артериальной гипертензии (АГ) и ишемической болезни сердца (ИБС).
На здоровье населения влияют различные факторы, как личностные, так и действующие на уровне каждой семьи и всего населения в целом. Примерами таких факторов являются уровень осведомленности, характер питания, образ жизни, соблюдение санитарных норм и доступность медицинских услуг. Немаловажную роль при этом играют социально–экономические условия, влияющие на степень уязвимости к воздействию факторов риска. Имеют значение также такие параметры, как размер дохода, образовательный уровень и условия труда. Хотя все эти факторы находятся в определенной зависимости друг от друга, они не являются взаимозаменяемыми: каждый из них отражает самостоятельные аспекты социально–экономического статуса населения.
По мнению экспертов ВОЗ, положительная динамика в уровне заболеваемости и смертности вследствие БСК может быть достигнута только при условии комплексного воздействия на факторы, влияющие на состояние здоровья населения, повышение мотивации людей к соблюдению здорового образа жизни и лечению артериальной гипертензии, дающей такие грозные осложнения, как инфаркты, инсульты.
Снижение заболеваемости и смертности от БСК среди всего населения можно достигнуть благодаря популяционной (массовой) и индивидуальной стратегии профилактики, которые заключается в изменении образа жизни и факторов окружающей среды, связанных с заболеваниями, а также их социальных и экономических последствий.
Профилактика БСК - реальный путь улучшения демографической ситуации в стране.
Классификация факторов риска сердечно-сосудистых заболеваний:
Биологические (немодифицируемые) факторы:
Анатомические, физиологические и метаболические (биохимические) особенности (модефицируемые):
Поведенческие факторы:
Наличие даже одного из факторов риска увеличивает смертность мужчин в возрасте 50-69 лет в 3,5 раза, а сочетанное действие нескольких факторов – в 5-7 раз.
В настоящее время различают первичную, вторичную и третичную профилактику БСК. Два первых вида профилактики согласуются с ранее выдвинутыми положениями, а именно: первичная профилактика ИБС — это предупреждение развития заболевания у здоровых лиц и лиц, отягощенных различными факторами риска, а вторичная — это предупреждение прогрессирования заболевания и развития осложнений течения БСК у лиц, уже имеющих данное заболевание. Под третичной профилактикой понимают осуществление действий, направленных на задержку прогрессирования сердечной недостаточности (СН). При СН связь между традиционными ФР и исходом заболевания ломается. Определяющую роль играет функциональное состояние левого желудочка. Начало ремоделирования левого желудочка — исходный момент для проведения третичной профилактики.
Основными составляющими первичной профилактики являются популяционная стратегия и индивидуальная профилактика (стратегия высокого риска).
Популяционная стратегия, или стратегия массовой профилактики, заключается в формировании здорового образа жизни, предусматривающего прежде всего снижение табакокурения, налаживание рационального питания, повышение физической активности для всей популяции и оздоровление окружающей среды. Это, как правило, государственные мероприятия, предполагающие привлечение не только и не столько Министерства здравоохранения, сколько других министерств и ведомств (Министерство образования, Министерство торговли, Министерство спорта и туризма, Министерство сельского хозяйства, Комитет по телевидению и радиовещанию и др.).
Индивидуальная профилактика (стратегия высокого риска) — это выявление лиц с высоким уровнем ФР (курение, артериальная гипертензия, гиперхолестеринемия, избыточный вес, низкая физическая активность и др.) и корректировка их.
Приоритетом для первичной профилактики, согласно Европейским рекомендациям, являются здоровые лица, у которых имеется высокий риск развития ИБС или других атеросклеротических заболеваний из-за комбинации ФР, в том числе курения, повышенного кровяного давления и уровня липидов (повышенное содержание общего холестерина и липопротеинов низкой плотности (ЛПНП)), низкого содержания липопротеинов высокой плотности и повышенного — триглицеридов, повышенного уровня глюкозы в крови, отягощенного семейного анамнеза по преждевременному коронарному заболеванию или по высокой гиперхолестеринемии и другим формам дислипидемии, гипертонии или диабету.
Вторичная профилактика также должна включать изменения в образе жизни (прекратить табакокурение, избегать пассивного курения, рационально питаться с целью снижения веса, уменьшения кровяного давления и уровня холестерина; контроль глюкозы в крови, повышение физической активности). Если при активном изменении образа жизни не удается достигнуть целевых уровней ФР, следует добавить лекарственную терапию. Больным стенокардией и перенесшим инфаркт миокарда необходимо отдать предпочтение бета-адреноблокаторам, а если они не переносятся — блокаторам кальциевых каналов длительного действия. Ингибиторы АПФ следует назначать пациентам с достоверной систолической дисфункцией левого желудочка. Практически всем больным показано назначение антиагрегантных препаратов типа аспирина по 75 мг в сутки и др. Одновременное назначение аспирина и ингибиторов АПФ нежелательно.
Если при изменении образа жизни целевые уровни холестерина и холестерина ЛПНП не достигаются, обязательно должны назначаться липиднормализующие препараты, прежде всего статины. Также обязательно следует корригировать повышенное кровяное давление и уровень глюкозы.
Наиболее неблагоприятным сочетанием ФР является так называемый метаболический синдром (МС), представляющий собой комплекс взаимосвязанных нарушений углеводного и жирового обмена, а также механизмов регуляции артериального давления и функции эндотелия. В основе названных нарушений лежит снижение чувствительности тканей к инсулину — инсулинорезистентность. Основными составляющими МС являются абдоминально-висцеральное ожирение, гипертриглицеридемия, гиперинсулинемия и артериальная гипертензия. При сочетании названных факторов идет ускоренное развитие атеросклероза.
Ввиду особой агрессивности МС его называют «смертельным квартетом», «смертельным секстетом», «синдромом Х», «синдромом инсулинорезистентности».
Для диагностики МС чаще всего прибегают к измерению окружности талии, определению уровня триглицеридов в сыворотке крови и инсулина натощак, контролю артериального давления.
При выявлении МС профилактические и лечебные мероприятия должны быть направлены на всю совокупность ФР и предусматривать снижение массы тела, адекватный контроль гликемии и дислипидемии, нормализацию артериального давления. Тактика ведения пациентов с АГ и МС имеет ряд особенностей:
-незамедлительное начало лечения антигипертензивными препаратами в сочетании с немедикаментозными мероприятиями (диета, физическая активность);
- ориентация на достижение оптимального или нормального АД (ниже 130/85 мм рт. ст.), поскольку доказано, что стабилизация АД именно на таком уровне и ниже дает реальный органопротективный эффект;
-более частое применение комбинаций антигипертензивных препаратов, что обусловлено большей резистентностью к снижению повышенного АД у таких больных.
Третичная профилактика, должна целенаправленно проводиться с начала ремоделирования левого желудочка. Это важнейшая часть всех профилактических мероприятий при БСК, так как почти половина госпитализаций больных с сердечно-сосудистой патологией приходится на сердечную недостаточность. Частота повторных госпитализаций среди пациентов с ХСН в течение 3 месяцев после выписки достигает 47%, в течение 6 месяцев — 54%. Затраты на лечение больных с ХСН превышают расходы на лечение больных наиболее распространенными формами рака и инфарктом миокарда. Функция левого желудочка у таких пациентов оказывает первостепенное влияние на исход заболевания. Низкое или нормальное артериальное давление, повышенный уровень холестерина и мозгового натрий-уретического пептида повышают риск при СН и ассоциируются с увеличением смертности. С-реактивный протеин также предопределяет неблагоприятный исход СН, но и супрессия белка может быть связана с неблагоприятным исходом.
Каких целей необходимо достигнуть в борьбе с факторами риска?
По данным ВОЗ, наибольший вклад в риск внезапной смерти вносят три основных фактора риска: артериальная гипертензия, гиперхолестеринемия (дислипидемия) и курение.
Артериальную гипертензию (АГ) часто называют «таинственным и молчаливым убийцей». Таинственным – потому, что в большинстве случаев причины развития заболевания остаются неизвестными, молчаливым – потому, что у многих больных заболевание протекает бессимптомно и они не знают о наличии у них повышенного артериального давления (АД), пока не разовьется какое-либо осложнение. Для того, чтобы правильно определить риск развития артериальной гипертензии и, как следствие ИБС, необходимо знать и контролировать уровень своего АД, а в случае необходимости пройти обследование, которое поможет уточнить нарушения углеводного и жирового обмена и степень поражения органов-мишеней (сосуды, сердце, почки, головной мозг).
В республике продолжается проведение акций по выявлению у населения факторов риска и измерению АД. Высокая распространенность случаев повышенного кровяного давления обусловлено многочисленными факторами, поддающимися изменению. К ним относятся употребление в пищу продуктов, содержащих слишком много соли и жира, недостаток в рационе фруктов и овощей, избыточный вес и ожирение, вредное употребление алкоголя, недостаточная физическая активность, психологический стресс и социально-экономические детерминанты.
Под руководством Европейской Лиги по АГ проведено международное исследование BP-CaRE (контроль АД), целью которого был анализ качества обследования и лечения, больных АГ в 9 Европейских странах. В Республике Беларусь в данное исследование было включено 3 219 пациентов с АГ из г. Минска и областных городов. Анализ результатов исследования показал, что для диагностики поражения органов-мишеней в нашей стране редко используются такие методы обследования как УЗИ брахиоцефальных артерий (у 9 % пациентов, против 24,1% в других странах), определение микроальбуминурии (у 0,7% пациентов против 10% в других странах), а также реже проводится суточное мониторирование АД (у 8,9% пациентов, против 24,5% в Европейских странах). Анализ назначаемой антигипертензивной терапии показал, что лечение больных АГ в Республике Беларусь проводится современными препаратами, в 80,4% назначается комбинированная терапия, что сопоставимо с результатами лечения в других Европейских странах. В нашей стране, так же как и в странах сравнения, отмечается низкая эффективность лечения пациентов АГ с сопутствующим сахарным диабетом (целевой уровень достигается только у 10% пациентов).
Атеросклероз
Атеросклероз – это процесс, протекающий в стенках крупных и средних артерий, в венах он не развивается. При этом процессе происходит избыточное отложение липидов (жиров) в толще стенок артерий.
На первом этапе образуются пятна, затем возвышения, а конечным итогом атеросклероза является образование атеросклеротической бляшки, которая приводит к сужению просвета артерии и, как следствие, органы недополучают кислород. Первыми на такое кислородное голодание реагируют те органы, для которых отсутствие кислорода, даже в течение нескольких секунд, приводит к нарушению их работы: сердце, головной мозг. Атеросклероз начинает развиваться еще с молодого возраста, и каждому из нас природой предначертана своя скорость развития этого процесса.
Однако существуют факторы риска, которые способствуют прогрессированию атеросклероза – это курение, повышение в крови уровня холестерина, артериальная гипертензия, сахарный диабет, и возраст: для мужчин 55 лет для женщин 60.
Интересен тот факт, что женщина в молодом возрасте гораздо лучше защищена от атеросклероза, чем мужчины. До тех пор, пока женщина способна к деторождению и у нее отсутствует гинекологическая патология, она защищена от него почти на сто процентов. Но если женщина курит или входит в климакс, то этот природный иммунитет исчезает и по заболеваемости сердечнососудистой системы они сразу догоняют мужчин, а порой и перегоняют.
Дислипидемия – это наследственное или приобретенное состояние, характеризующиеся нарушением образования, обмена и выведения из циркуляции липопротеидов и жиров, что приводит к повышению или снижению их содержания в крови.
Соответственно выявить дислипидемию можно только после биохимического анализа крови – липидного спектра или липидограммы.
Холестерин представляет собой особое жироподобное вещество. Оно входит в состав всех органов и тканей. В том числе, соединение содержится в клеточных мембранах, из него продуцируются многие гормоны, например, половые. Кроме того, холестерин необходим для поддержания корректной работы ЦНС, регуляции процесса переваривания пищи.
Таким образом, холестерин жизненно необходим человеку. Большая часть холестерина вырабатывается в печени. Кроме того, холестерин поступает в организм с пищей. В крови холестерин связан с определенными частицами (холестерин + белок), которые называются липопротеидами. Частицы обладают разной плотностью и разными свойствами.
Выделяют липопротеиды низкой плотности (ЛПНП) и липопротеиды очень низкой плотности (ЛПОНП). Последние носят название «плохие» ввиду того, что они доставляют холестерин в стенку сосуда, что в последствие приводит к закупорке просвета, то есть к образованию атеросклеротической бляшки. Призваны же выводить холестерин из стенки сосудов «хорошие» липопротеиды высокой плотности (ЛПВП). То есть дислипидемию вызывает не просто повышенные показатели содержания холестерина в крови, а качественное соотношение липопротеидов.
Не малую роль в развитии атеросклеротического процесса играет соотношение компонентов общего холестерина (ОХС) и ЛПВП (липопротеинов высокой плотности). Для того чтобы это соотношение было более наглядно, используют индекс атерогенности (ИА), еще его называют коэффициент атерогенности (КА). В норме индекс атерогенности должен быть не более 3,0. Если он выше нормы, то это говорит о том, что скорость развития атеросклероза увеличена, как и риск развития осложнений.
Также необходимо сказать, что ЛПВП являются «полезными» и замедляют прогрессирование атеросклероза, чем их больше, тем лучше. Снижение ЛПВП даже при нормальном уровне общего холестерина и его фракций ведет к прогрессированию атеросклероза. Что касается ЛПНП (липопротеинов низкой плотности) и ЛПОНП (липопротеинов очень низкой плотности), то они считаются крайне атерогенными и их содержание необходимо снижать как можно ниже, и перестараться здесь трудно.
Триглицериды – это нейтральные жиры, поступающие в организм человека с пищей. Они всасываются в кишечнике и, в конечном итоге, после ряда превращений становятся источником энергии для скелетной мускулатуры и миокарда. Триглицеридыпочти не учувствуют в развитии атеросклероза, однако их высокий уровень считается не очень благоприятным. По уровню триглицеридов врач может судить о том, насколько тщательно пациент соблюдает диету.
Липопротеины (липопротеиды) — это водорастворимые частицы, представляющие собой комплекс жиров и белков. Они обеспечивают транспорт липидов в кровеносном русле и доставку их в различные органы и ткани, так как в свободном виде жиры не могут всасываться из кишечника и перемещаться в кровяном русле.
Существует несколько разновидностей липопротеидов, которые разделяют по плотности. ЛПОНП – липопротеины очень низкой плотности, ЛПНП – липопротеины низкой плотности и ЛПВП – липопротеины высокой плотности. Первые две разновидности являются крайне атерогенными, то есть такими, которые активно учувствуют в развитии атеросклероза, ЛПВП их полная противоположность.
По данным Европейского общества кардиологов установлены следующие нормы относительно содержания холестерина и его составляющих в крови:
Если показатели выходят за эти границы, то риск прогрессирования атеросклероза возрастает. Факт наличия дислипидемии устанавливается врачом по результатам биохимического анализа венозной крови. При наличии дислипидемии ее коррекцию начинают с диеты. Если вы сталкивались с тем, что на фоне жесткой диеты уровень холестерина остается высоким, то наверняка задавались вопросом «почему?», «откуда он берется?». Дело в том, что половину холестерина синтезирует печень, перерабатывая жиры крови и жировой клетчатки, это нечто безотходного производства да еще с большими «запасами сырья». Поэтому если даже полностью исключить поступления холестерина извне, его запасов хватит надолго. Поэтому если 3-6 месяцев не медикаментозного лечения не дали результатов, то ко всем этим мероприятиям, обратите внимание: к НИМ, а не – ВМЕСТО (!), назначают препарат из группы статинов, он-то как раз и угнетает синтез холестерина печенью.
В ряде случаев медикаментозное лечение начинается сразу (без выжидания 3-6 месяцев), если пациент изначально относился к группе высокого риска, а именно у него есть одно или несколько из приведенных ниже состояний:
Если высокий холестерин потребовал приема медикаментов, то обязательно до начала лечения необходимо сделать анализ крови на так называемые печеночные пробы – АЛТ, АСТ и билирубин. Как известно, статины могут несколько ускорять гибель печеночных клеток. В определенной степени такая жертва оправдана, ведь печень обладает очень мощными регенераторными способностями, и есть немалая доля правды в «легенде о Прометее», которому ворон выклевывал печень, а на следующий день она опять восстанавливалась. А вот сердце, к сожалению, вообще не способно восстанавливать погибшие клетки (кардиомиоциты), поэтому из двух зол выбирают наименьшее. Так вот по уровню АЛТ и АСТ как раз и судят какое «зло» меньшее.
Повторить анализ еще раз через 6 месяцев
Если холестерин уже не высокий – пришел в норму, то в ряде случаев может быть сделан перерыв в лечении на 3-6 месяцев, после чего проводиться контрольный анализ. Если все возвращается на «круги своя», лечение возобновляется и проводиться уже пожизненно, если нет, то можно справляться диетой и следить за ситуацией.
Если же холестерин на фоне лечения остается высоким, то требуется увеличение дозы препарата или добавление еще одной группы медикаментов – фибратов. Какой путь будет избран, зависит от многих моментов, поэтому решение принимается индивидуально.
Если же не смотря на все проводимые меры (не медикаментозные, увеличение дозы и комбинация медикаментов) целевой уровень не достигнут, такое иногда бывает, то – ничего не поделаешь. В таком случае лечение считается «успешным», если уровень общего холестерина и ЛПНП уменьшился хотя бы на 50% от исходного.
Обратите внимание, что при необходимости прием препаратов снижающих уровень холестерина может осуществляться пожизненно и без всяких «перерывов»!
Самолечение, как, впрочем, и промедление, могут нанести вред вашему здоровью и значительно усложнить работу врача, поэтому лучше потратьте час-другой времени на консультацию, чем потом – недели на устранение последствий неудачного самолечения.
Выбор здоровой пищи
Все лица должны получить профессиональную консультацию по выбору пищи и соблюдать диету, которая ассоциируется с минимальным риском развития ССЗ.
Общие рекомендации (определяется в соответствии с культурными традициями):
В нижеприведенной таблице дан подробный перечень продуктов для употребления при атеросклерозе. Приблизительные рекомендации по питанию.
|
Группа продуктов |
Рекомендуемые к употреблению |
Подлежащие употреблению в умеренном количестве |
Разрешенные к употреблению в исключительных случаях |
|
Крупы и хлебобулочные изделия |
Цельнозерновой хлеб, готовые цельнозерновые завтраки, овсянка, крупы, цельнозерновые макаронные изделия, хрустящие хлебцы, маца |
Белые макароны, рис |
Круасаны, булочки |
|
Молочные продукты |
Обезжиренное молоко, сыры с низким содержанием жира, свежеприготовленный обезжиренный сыр или кварк, обезжиренный йогурт, яичный белок, яичные заменители |
Полужирное молоко, сыры со сниженным и низким содержанием жира (камамбер, Эддам, Фета, Рикотта) йогурты с низким содержанием жира. Два цельных яйца в неделю |
Цельное молоко, сгущенное молоко, сливки, искусственное молоко, жирные сорта сыра (Бри, гауда), жирные йогурты |
|
Супы |
Консервированные, овощные супы |
|
Куриные супы, супы со сливками |
|
Морепродукты |
Устрицы, эскалопы |
Мидии, лобстеры, креветки с чесночным соусом, креветки, кальмары |
|
|
Рыба |
Любая белая и жирная рыба (печеная, вареная, копченая) Избегать употребления кожи (сардина, анчоус и др.) |
Рыба жаренная в растительном масле |
Икра, рыба жареная не в растительном масле |
|
Мясо |
Индейка, телятина, курица, дичь, кролик, молодая баранина, очень постная говядина, ветчина, бекон, колбаса из телятины или курицы |
Утка, гусь, все жирные на вид сорта мяса, обычная колбаса, салями, мясные пирожки, паштет, кожа курятины |
Ягненок, печень |
|
Жиры |
Все растительные масла кроме пальмового, не гидрогинезированные маргарины, паштеты с низким содержанием жира |
|
Масло сливочное, нутряное сало, свиное сало, жир из мяса при жарке, пальмовое масло, тяжелые сорта маргарина |
|
Фрукты и овощи |
Любые свежие и замороженные овощи, варенные картофель, свежие или сушеные фрукты |
Жареный картофель приготовленный на растительном масле |
Жареный картофель или картофель фри, овощи или рис обжаренные на другом масле или жире, хрустящий картофель, чипсы, соленые и консервированные овощи |
|
Сладости |
Щербет, желе, пудинги на обезжиренном молоке, фруктовые салаты, безе |
|
Мороженное, пудинги, клецки, соусы на основе сливок или масла |
|
Выпечка |
|
Выпечка, печенье на ненасыщенном маргарине или масле |
Покупная выпечка, печенье, покупные пирожки, снэки |
|
Кондитерские изделия |
Рахат-лукум, нуга, карамель |
Марципан, халва |
Шоколад, ириски, сливочная помадка, кокосовые батончики |
|
Орехи |
Грецкие орехи, миндаль |
Кешью, арахис, фисташки |
Кокос, соленые орехи |
|
Напитки |
Чай, кофе, вода, некалорийные безалкогольные напитки |
Алкоголь, шоколадные напитки с низким содержанием жира |
Шоколадные напитки, кипяченый кофе, обычные безалкогольные напитки |
|
Приправы |
Перец, горчица, травы, специи |
Заправки для салата с низким содержанием жира |
Излишняя соль, салатные заправки, салатные сливки, майонез |
Основные принципы диеты, рекомендуемой для профилактики атеросклероза:
Избыточная масса тела повышает риск развития ИБС и других заболеваний, связанных с атеросклерозом. Для оценки своего веса используйте простую формулу определения индекса массы тела (вес (кг) /рост (м 2) = индекс массы тела).
Если индекс массы тела меньше 25 – это желаемая масса тела; если больше 28 у женщин и 30 у мужчин можно говорить об ожирении.
Причем, более опасно так называемое центральное ожирение (мужского типа), когда жир откладывается на животе. О наличии центрального ожирения можно судить по окружности талии и отношению окружности талии к окружности бедер.
Риск ССЗ повышается у мужчин с окружностью талии больше 94 см и, особенно, при окружности больше 102 см, у женщин – соответственно больше 80 см и 88 см. Отношение окружности талии к окружности бедер у мужчин больше 1,0 и у женщин больше 0,85 является более точным показателем центрального типа ожирения.
Наиболее распространенными причинами избыточного веса являются семейные факторы (они, отчасти, могут быть генетически обусловлены, но чаще отражают общие пищевые привычки), переедание, диета с высоким содержанием жиров и углеводов, а также недостаточная физическая активность. Избыточный вес наиболее часто встречается среди слоев общества с более низким культурным и образовательным уровнем, особенно среди женщин из-за отсутствия сбалансированного питания.
Курение – один из основных факторов риска. Почему курение опасно? Потому что даже одна сигарета повышает давление на 15 мм.рт.ст., а при постоянном курении повышается тонус сосудов, снижается эффективность лекарственных препаратов. Если человек выкуривает 5 сигарет в день - это повышение риска смерти на 40%, если одну пачку в день – на 400%, то есть шансов умереть в 10 раз больше!
По данным ВОЗ, 23% смертей от ИБС обусловлено курением, сокращая продолжительность жизни курильщиков в возрасте 35-69 лет в среднем на 20 лет. Внезапная смерть среди лиц, выкуривающих в течение дня пачку сигарет и больше, наблюдается в 5 раз чаще, чем среди некурящих. Курильщики не только подвергают риску свою жизнь, но и жизнь окружающих (пассивное курение увеличивает риск ИБС на 25-30%). Уже через 6 недель соблюдения здорового образа жизни наступают разительные перемены в здоровье, а среди бросивших курить риск возникновения ИБС значительно снижается и через 5 лет становится таким же, как и у тех, кто никогда не курил.
Физическая активность. Низкая физическая активность способствует развитию ССЗ в 1,5-2 раза чаще, чем у людей, ведущих физически активный образ жизни. Ходьба в быстром темпе в течение получаса в день может снизить риск сердечно-сосудистых заболеваний приблизительно на 18% и инсульта на 11%. Для профилактики ССЗ и укрепления здоровья наиболее подходят физические упражнения, предусматривающие регулярные ритмические сокращения больших групп мышц: быстрая ходьба, бег трусцой, езда на велосипеде, плавание, ходьба на лыжах и др. Частота занятий физическими упражнениями должна быть не реже 2-3 раз в неделю, продолжительность занятий 30-40 мин, включая период разминки и остывания. При определении интенсивности физических упражнений, допустимой для конкретного пациента, исходят из максимальной частоты сердечных сокращений (ЧСС) после физической нагрузки – она должна быть равна разнице числа 220 и возраста пациента в годах. Для лиц с сидячим образом жизни без симптомов ИБС рекомендуется выбирать такую интенсивность физических упражнений, при которой ЧСС составляет 60-75% от максимальной. Рекомендации для лиц, страдающих ИБС, должны основываться на данных клинического обследования и результатах теста с физической нагрузкой.
Достижения целей по физической активности требует многосекторального взаимодействия между органами, отвечающими за транспорт, городское планирование, отдых, спорт и образование, что позволит сформировать безопасную среду, стимулирующую к физической активности самые разные возрастные группы.
Комитетом Европейского общества кардиологов разработаны основные задачи профилактики ССЗ у здорового человека:
- систолическое артериальное давление ниже 140 мм рт.ст.
- отсутствие употребления табака
- уровень общего холестерина ниже 5 ммоль/л
- холестерин липопротеидов низкой плотности ниже 3 ммоль/л
- ходьба по 3 км в день или 30 минут любой другой умеренной физической активности
- потребление продуктов питания с пониженным содержанием натрия,
- ежедневное использование не менее 5 штук фруктов и овощей
- профилактика ожирения и сахарного диабета.
Опыт мероприятий по многофакторной профилактике ИБС, проводимых РНПЦ «Кардиология» с 2000г. на популяционном уровне в г. Минске показал, что снижение уровней факторов риска в сочетании с активными мероприятиями по вторичной профилактике сопровождается снижением частоты развития ИМ на 21%, мозгового инсульта на 24%. При этом практическая реализация профилактических программ, предполагающая комплекс мероприятий по повышению грамотности населения в вопросах здорового образа жизни и решению целого ряда социальных вопросов, касающихся сбалансированного питания, организации физкультурно-оздоровительной работы населения и др., требует широкого привлечения Республиканских, местных органов государственного управления.
Таким образом, для эффективной профилактики большинства сердечно-сосудистых заболеваний и их осложнений необходимо выполнять несколько правил:
В заключение следует заметить, что даже небольшие изменения, внесенные в образ жизни, могут замедлить старение сердца. Никогда не поздно начать вести здоровый образ жизни. После появления у человека признаков ИБС факторы риска продолжают действовать, способствуя прогрессированию заболевания и ухудшая прогноз, поэтому их коррекция должна быть составной частью тактики лечения.
свернуть

28 сентября – Всемирный день борьбы с бешенством. Ситуация в мире
Бешенство – вакциноконтролируемое вирусное заболевание, которое, по оценкам Всемирной организации здравоохранения встречается в более чем в 150 странах и территориях. От бешенства ежегодно умирают десятки тысяч человек, в основном в Азии и Африке, при этом 40% умерших приходится на детей в возрасте младше 15 лет.
1 каждые 9 минут - каждые 9 минут от бешенства в мире умирает 1 человек, почти половина из них — дети
99 % - до 99% случаев заражения человека бешенством вызвано укусом бешеной собаки
Бешенство – ветеринарно-медицинская проблема
Среди инфекционных болезней бешенство занимает особое место в силу абсолютной летальности. Бешенство является острой природно-очаговой инфекцией и представляет огромную угрозу как для животных, так и для человека.
Бешенством болеют практически все виды млекопитающих, в первую очередь – плотоядные животные (семейства собачьи, кошачьи, куньи, енотовые и др.), могут также болеть птицы, грызуны, летучие мыши. Дикие инфицированные животные являются источником бешенства для домашних животных.
Бешенство можно предупредить, зная и выполняя простые правила поведения.
Необходимо соблюдать установленные правила содержания домашних животных и ежегодно, в обязательном порядке, предоставлять своих питомцев в ветеринарную клинику для проведения профилактических прививок против бешенства.
Следует подчеркнуть, что при заболевании животного, либо при появлении симптомов, не исключающих бешенство, а также в случаях изменения поведения домашнего животного, получения им повреждений от другого животного, смерти без видимых на то причин необходимо обязательно обратиться к ветеринарному специалисту для установления 10 дневного наблюдения за животным или выяснения причины его смерти. Ни в коем случае нельзя заниматься самолечением животного – это смертельно опасно.
От повреждений, нанесенных животными, часто страдают дети, поэтому необходимо постоянно проводить с ними разъяснительную работу. Неправильное либо неадекватное поведение ребенка, который в силу возраста не сможет правильно оценить ситуацию, может привести к агрессии любое, а тем более больное животное. Следует учитывать, что ребенок может забыть и не рассказать родителям о незначительных повреждениях, особенно если контакт был с внешне здоровым животным и в течение короткого промежутка времени. Лучше не отправлять детей самостоятельно выгуливать собак, особенно если это животное крупной и/или агрессивной породы. Ребенок может не справиться с ней, а в случае нестандартной ситуации не сможет адекватно объяснить суть произошедшего.
Постарайтесь избегать ненужных контактов с животными, особенно дикими и/или безнадзорными. Не следует играть с незнакомыми собаками, кошками и другими животными. Запрещается подбирать на даче, в лесу и т.д. диких животных. Ежи и мелкие грызуны также могут быть переносчиками бешенства. Не следует забирать с улицы бездомных либо больных животных, но если взяли, то найти возможность в короткий срок показать его ветеринарному врачу и сделать ему профилактическую прививку против бешенства.
Запрещено снимать шкуру с диких животных, найденных мертвыми и с тех, которые до отстрела отличались необычным поведением. Материал от подозрительных на заболевание животных или от обнаруженных трупов животных, в кратчайшие сроки должен направляться в ближайшее ветеринарное учреждение (материал отбирают только специалисты ветеринарной службы).
Опасны для человека не только укусы и царапины, но и ослюнение поврежденных кожных покровов и слизистых оболочек, нанесенные больным или подозрительным на бешенство животным.
Как правило, здоровые дикие животные избегают встречи с человеком. И если дикое животное появляется в населенном пункте, можно с уверенностью предположить, что оно больно бешенством. В таком случае нужно принять все меры личной предосторожности и обеспечения безопасности для себя и своих близких.
В тех же случаях, когда контакта избежать не удалось, а именно после укуса, оцарапывания, ослюнения слизистых оболочек и поврежденных кожных покровов, нанесенных любым, даже внешне здоровым животным, необходимо немедленно обратиться в ближайшую организацию здравоохранения.
Очень важно одновременно с обращением к врачу по поводу контакта принять (по возможности) меры в отношении животного – его надо изолировать и вызвать специалиста ветеринарной службы для консультации и организации наблюдения. За внешне здоровыми домашними животными (собакой или кошкой) устанавливается ветеринарное наблюдение, срок которого составляет 10 дней с момента контакта. Больное животное подлежит усыплению. Спасти его невозможно. По мере развития заболевания поведение такого животного неконтролируемо. Важно предупредить заражение человека.
Вакцинация против бешенства – единственное надежное средство защиты людей
К сожалению, человека, заболевшего бешенством, вылечить не удается. Лечение сводится к облегчению общего состояния заболевшего.
В связи с этим, именно профилактика бешенства приобретает исключительно важное значение в борьбе с этим заболеванием
Великому ученому Луи Пастеру принадлежит честь создания вакцины против бешенства, успешно примененной впервые 6 июля 1885 г. Тогда, благодаря вакцинации, был спасен мальчик, укушенный бешеной собакой.
Прививки и сегодня остаются единственным надежным средством защиты людей после контакта с животным. Однако эффективность иммунизации напрямую зависит от оперативного (в течение суток) обращения за медицинской помощью. Ни в коем случае не следует отказываться от назначенного лечения и самовольно прерывать его. Это может привести к трагическим последствиям.
Прививочный курс состоит из 6 прививок на 1, 3, 7, 14, 30, 90 дни после укуса, однако с учетом результатов наблюдения за домашним животным, может быть сокращен до 3 прививок в случае, если животное за период наблюдения осталось здоровым (1, 3, 7 дни после укуса).
Профилактическая вакцинация лиц, чья профессиональная деятельность связана с риском заражения бешенством
Лицам, чья профессиональная деятельность связана с риском заражения бешенством (лица, выполняющие работу по отлову и содержанию безнадзорных животных, ветеринары, охотники, лесники, работники боен, таксидермисты, егеря) необходимо обязательно получить профилактическую вакцинацию против бешенства
Иммунизация лиц с повышенным риском заражения бешенством проводится в прививочных кабинетах учреждений здравоохранения. Вакцина вводится в 0, 7 день и 30 день. Ревакцинация проводится через год. В последующем прививка проводится каждые 3 года по одной инъекции.
Для подготовки материала использовались интернет-ресурсы: https://www.unitedagainstrabies.org/, https://www.belriem.by/informatsiya/naseleniyu/vsemirnyy-den-borby-protiv-beshenstva/, https://www.who.int/ru/news-room/fact-sheets/detail/rabies [дата доступа 20.09.2023 12.44]
Врач-эпидемиолог ГУ «Жодинский ЦГЭ», 2023
свернуть
Всемирный день легких - 25 сентября

Правильное дыхание — одно из главных условий существования всего живого. Здоровье легких и других органов дыхательной системы — основной гарант человеческого благополучия. Их четкая, слаженная, высокопроизводительная работа — залог хорошего самочувствия и качества жизни. Предупредить болезни и оптимизировать работу дыхательной системы помогает профилактика. Опасной может стать любая легочная патология. Пневмония согласно медицинской статистике занимает четвертое место среди всех недугов, которые потенциально смертельны для людей. Чаще всего ей подвержены наиболее обездоленные, лица без определенного места жительства, обитатели домов престарелых, старики, дети. А также инвалиды и те, чье здоровье было подорвано хроническими заболеваниями органов дыхания, кардиопатологиями, травмами и т.д. Внебольничная пневмококковая инфекция является частым виновником воспаления легких. Вызывать пневмонию могут практически все известные на сегодняшний день инфекционные агенты (бактерии, вирусы, грибы, паразиты, хламидии, микоплазмы). Атипичная разновидность болезни, сложная для диагностики, подчас маскируется за банальной вирусной инфекцией, ее сложно бывает распознать. Хроническая обструктивная болезнь легких — заболевание, для которого характерно устойчивое нарушение движения воздушного потока из легких. Это недостаточно диагностируемая, угрожающая жизни болезнь, препятствующая нормальному дыханию и не излечиваемая полностью. Основными симптомами заболевания являются: одышка (или ощущение нехватки воздуха), затрудненное дыхание, патологическая мокрота (смесь слюны и слизи в дыхательных путях) и хронический кашель. Наличие данных симптомов приводит к быстрой утомляемости и потере трудоспособности пациента. Вследствие этих симптомов организм страдает от хронической кислородной недостаточности, которая пагубно влияет практически на все обменные процессы и зачастую приводит к инвалидности. По прогнозам ВОЗ, к 2030 г. ХОБЛ станет третьей по значимости причиной смерти во всем мире. Основными факторами риска развития ХОБЛ являются курение табака, загрязнение воздуха внутри помещений и на улице, а также воздействие пыли и химических веществ на рабочих местах. ХОБЛ неизлечима, но правильное лечение позволяет замедлить развитие болезни. По прогнозам врачей, если в ближайшее время не будут приняты меры по профилактике этого заболевания, общая смертность от ХОБЛ возрастет. Рак легкого. Каждый год в мире эту патологию впервые диагностируют у миллиона пациентов. 60% из них, несмотря на все усилия современной медицины, ожидает неблагоприятный прогноз. Грозная болезнь остается проблемой №1, так как она лидирует по количеству летальных исходов среди прочих онкопатологий. Успех лечения в случае болезни напрямую зависит от своевременной диагностики и обращения за медицинской помощью. Если борьба с заболеванием начата на ранних стадиях, реальная надежда на выздоровление есть у большинства пациентов. Если не обращать внимание на тревожные симптомы, упорно не идти на прием к врачу или игнорировать его рекомендации, шансы выжить стремительно сокращаются. Среди тех, кто решил «махнуть рукой» на собственное здоровье, риск умереть в течение двух лет возрастает многократно.
Туберкулез. Раньше в народе это заболевание называлось «чахотка». Сегодня оно по-прежнему актуально и, как и много лет назад, продолжает уносить человеческие жизни. В настоящее время здоровью людей чаще стали угрожать резистентные или устойчивые к лекарственным препаратам формы патологии.
Профилактика патологий дыхательной системы. Огромную роль в предупреждении различных дыхательных патологий отводят специфической профилактике, которая позволяет сформировать иммунитет к определенной болезни. Вакцины разрабатывают специально для защиты от определенных инфекций. Например, есть прививки от возбудителя туберкулеза, пневмонии, коронавирусной инфекции и т. д. Неспецифическая профилактика заключается в борьбе с негативными факторами жизни, провоцирующими манифестацию заболеваний легких и определяющими их последующее развитие. Среди негативных факторов на первое место мы уверенно ставим курение (в том числе, пассивное). Именно эта пагубная привычка увеличивает риск развития онкопатологий органов дыхания. Из книги Солопова В.Н. «Астма. Как вернуть здоровье»: «Меня часто спрашивают, как оградить себя от хронических легочных болезней и, в частности, от астмы? Не задумываясь, я всегда отвечаю: «Не курить и не находиться в окружении курящих». Я не собираюсь уговаривать эгоистов-курильщиков «завязать» с этой привычкой. Многие из них в будущем сами пожалеют, что не сделали этого, поскольку более чем в 90% случаев рака легкого причиной является курение. Сначала я хочу рассказать некурящим, какому страшному вреду подвергаются так называемые «пассивные курильщики», то есть люди, вынужденные дышать табачным дымом, находясь среди курящих субъектов. В среднем распространенность курения среди городского населения составляет более 65%, а среди сельского — 50%. Среди мужчин в возрасте 20–29 лет курящих насчитывается около 75%! В этой связи можно утверждать, что ВСЕ НАШЕ ОБЩЕСТВО ПОДВЕРГАЕТСЯ В ТОЙ ИЛИ ИНОЙ МЕРЕ ВОЗДЕЙСТВИЮ КУРЕНИЯ, ОСОБЕННО ЖЕНЩИНЫ И ДЕТИ!.. По данным ученых, более 70% детей, страдающих бронхиальной астмой, до того, как заболеть, являлись пассивными курильщиками. А первые приступы бронхиальной астмы у детей, подвергающихся воздействию табачного дыма, появляются еще до достижения 1-го года жизни, в отличие от их «некурящих» собратьев, у которых астма появляется гораздо реже и только после 2-го года жизни. У детей курящих родителей в 4 раза чаще встречаются диатезы и различные проявления кожной аллергии. Тяжелые формы пневмоний у детей встречаются в 2 раза чаще в курящих семьях. А ведь нередко приходится встречать на прогулке родителей, играющих с детьми и одновременно не вынимающих сигарету изо рта. По моим личным наблюдениям, курят на прогулках со своими детьми не менее половины матерей. А потом, когда их дети заболевают астмой, они удивляются: «С чего это вдруг?» Не удивляйтесь, курящие мамы и папы. Вы тоже внесли свой посильный «вклад» в появление нового инвалида по астме....Все курящие страдают так называемым «бронхитом курильщика» и, кашляя, способствуют распространению самой разной микробной инфекции. По данным некоторых ученых-фтизиатров, курят более 50% больных туберкулезом. Кашляя и откашливая мокроту, они распространяют вокруг себя опасную инфекцию, заболеваемость которой снова растет во всем мире. И вы, некурящие, можете «получить в подарок» инфекцию, не чувствительную к самым мощным противотуберкулезным средствам. Ведь никто не застрахован от того, что находящийся рядом курящий и кашляющий субъект уже не болен туберкулезом и, кашляя, не заражает окружающих!.. Наибольшую опасность курение представляет для людей, имеющих наследственную предрасположенность к астме. Как врач, занимающийся лечением в основном только одного заболевания — бронхиальной астмы и повидавший не одну тысячу больных, совершенно ответственно заявляю: «Если у вас есть прямые родственники, страдающие бронхиальной астмой, и вы при этом курите, то с вероятностью 90% заболеете этим недугом». Единственное, чего я не могу сказать, КОГДА это произойдет... Я отвечаю за себя и поэтому призываю всех вас: не убивайте себя и своих детей курением». Успех же лечения и профилактики патологий органов дыхания напрямую зависит от своевременной диагностики. Периодический мониторинг состояния легких человека посредством спирографии (спирометрии) позволяет распознать заболевание на ранних стадиях. Рентгенологическое и эндоскопическое исследование легких, лабораторные исследования мокроты – это далеко не все методы диагностики в арсенале современной медицины, и самую точную информацию можно получить, проведя несколько дополняющих друг друга исследований. Регулярное профилактическое обследование – залог вашего здоровья и долгой полноценной жизни!
свернуть